脳神経外科
脳卒中、頭部外傷、頭痛疾患、てんかん、頭痛などの患者さんをみております。病む人のおかれた状況をできるだけ理解した上で、きめ細かい医療の実践を心がけております。
診療内容
脳神経外科では、脳の病気や頭部の怪我の患者さんの診断と治療を行います。薬物治療やリハビリテーションに加え、必要に応じて、頭部の手術を行います。脳卒中をおこしやすい原因をあらかじめ早期に発見し、脳卒中の発病を未然に予防するためのアドバイスや薬物療法なども行っています。

主な対応疾患
頭痛疾患
- 片頭痛、緊張型頭痛、群発頭痛
脳卒中
- 脳梗塞、一過性脳虚血発作、高血圧性脳内出血、くも膜下出血、もやもや病
- 未破裂脳動脈瘤
脳卒中は、手足の力が入りにくい、しゃべりにくい、顔面がゆがむ、めまいがする等のさまざまな症状で発病します。早期の診断と治療が必要ですので、できるだけ早めに受診されてください。頭部CTやMRI検査を行い、速やかに治療方針を決定いたします。
頭部外傷
- 脳振盪、頭蓋骨骨折、脳挫傷、外傷性頭蓋内出血
頭部を打撲された場合は、症状にもよりますが、まずは緊急にCT検査を行い頭蓋内出血の有無を調べます。嘔吐を繰り返す場合や、意識がはっきりしない場合には、入院にて適切な対応を行います。
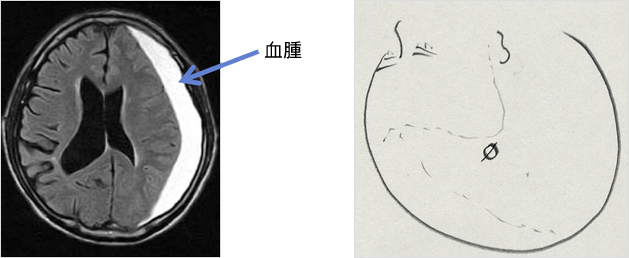
慢性硬膜下血腫
慢性硬膜下血腫は、徐々に頭の中に血液がたまってくる病気です。高齢者に多く、物忘れがでてきたり、体の動きが鈍くなる、意欲がなくなるなど、認知症のような症状が出てきます。頭部打撲の数ケ月後におこることが多いのですが、血液を固まりにくくする薬剤(バイアスピリン、ワルファリンなど)を服用されている方にもおこりやすい病気です。
治療
手術で治る病気です。頭部に直径1.5cm程度の小さな穴をあけて(穿頭手術)、頭蓋骨の下方に貯まっている血液を吸いだして洗浄します。手術は局所麻酔で行い、約30分ほどで終了する手術です。
てんかん及びけいれん発作
高齢者に多くみられます。脳出血や脳梗塞の後遺症、あるいは認知症などに伴っておこります。緊急治療にて発作を速やかに停止させ、できるだけ脳の障害が残らないように対応いたします。また、小児期に発病したてんかんの方で、成人しても服薬が必要な患者さんが少なくありません。いわゆるキャリーオーバー(移行医療)という状態で、年齢的にみて小児科での加療には限界がありますので、当科外来での投薬を行っております。
高齢者のてんかんについて
「てんかん」は、人口1,000人に対し、およそ5~10人の割合で発生し、決してまれな病気ではありません。全国で約100万人の患者さんが罹患されていると言われています。小児と高齢者に多い病気ですが、人口の高齢化に伴い近年では高齢者てんかんが増加しております。手足にひきつけがおこり、意識がなくなって、突然その場で倒れてしまうような発作のみがてんかん発作と思われがちです。しかし、物を落してしまう、あるいは単にぼんやりした状態になる、無意識のうちに行動するなど、いろいろな種類のてんかん発作があります。時には認知症との区別が難しいてんかんもあります。何らかの脳の病気などで脳に傷がつくと、数年後に、てんかん発作のおこることが多く、これを「症候性てんかん」と言います。高齢者における症候性てんかんの原因疾患としては、脳卒中が最も多く、次に多いのは認知症など脳の加齢変化によるものです。頭部外傷も高齢者てんかんの原因となります。意識消失やけいれんをおこして来院される患者さんには、まず血液検査や心電図検査などを行って全身や心臓の病気がないかチェックします。次に頭部CTやMRI検査を行い、脳腫瘍や小さな脳の傷の有無を調べます。さらには、脳波検査を行い、異常な電気信号が認められるかどうかを検査します。
(図4)脳梗塞後遺症により、てんかん発作をおこされた患者さんのMRI(右頭頂葉に脳梗塞後の瘢痕がみられる:矢印)
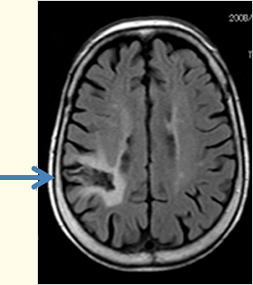
(図4)
治療は薬物療法が中心です。高齢者では、他の薬剤の服用も多く、薬剤相互作用も念頭におく必要があります。また、てんかんの薬は長期投与を余儀なくされることから、肝臓や骨への影響も無視できない問題です。ただ、ここ数年の間に有効性の高い、しかも副作用の少ない薬剤が相次いで使えるようになっており、以前に比べるとてんかんの薬物治療が非常にやりやすくなってきました。てんかんの診断が下されても決して悲観する必要はありません。根気よく、適切な薬剤を服用することで、多くの患者さんは普通の社会生活を営むことが可能です。お困りのことがありましたら、当院にご相談ください。
診療科・部門
診療科
専門外来
部門
診療センター
● 当院は、救急指定病院・開放型病院・在宅療養支援病院であり、DPC(診断群分類包括評価制度)を導入しております。
● 敷地内全面禁煙です。
外来診療・受付時間
外来診療担当表◎ 月〜金曜日
- 午前
- 8:45~12:30(受付時間8:00~12:00)
- 午後
- 13:30~17:00(受付時間13:00~16:30)
◎ 土曜日(午後休診)
- 午前
- 8:45~12:30(受付時間8:00~12:00)
面会時間
- ◎ 毎日(土日祝日含む)
- 平日
- 14:00~18:00
- 土日祝
- 14:00~17:00
1日1回20分程度
人数 2名まで(ご家族等※中学生以上の方)週2回程度でお願いします。
- 平日
- 14:00~18:00
- 土日祝
- 14:00~17:00
1日1回20分程度
人数 2名まで(ご家族等※中学生以上の方)
週2回程度でお願いします。
● 当院は、救急指定病院・開放型病院・在宅療養支援病院であり、DPC(診断群分類包括評価制度)を導入しております。
● 敷地内全面禁煙です。